[Financial Express]バングラデシュの医療システムは、特に予防接種、母子保健、感染症対策において、数十年にわたり顕著な成果を上げてきました。これらの成果は国内外で広く認められています。しかし、こうした進歩にもかかわらず、根本的な弱点が依然として私たちの健康状態を悪化させています。それは、予防医療と一次医療の根深い軽視です。全国の病院は依然として過密状態にあり、患者は軽微な健康問題でさえ、二次医療、三次医療に大きく依存しています。この増大する圧力は、個人の行動の結果ではなく、地域密着型医療に対する認識、アクセス、そして信頼におけるシステム的なギャップを反映しています。
バングラデシュでは、予防医療は依然として国民の日常生活の一部ではありません。定期的なスクリーニング、早期リスク評価、健康教育と啓発は、病気が重症化するまで見過ごされがちです。多くの人々は予防医療を優先せず、医療費は病気になって初めて必要になると考える傾向にあります。こうした考え方は、治療の遅れ、合併症の増加、そして家族の医療費の増大につながっています。また、専門的なケアを必要とする患者を主に治療すべき病院に、耐え難い負担をかけています。
バングラデシュでは、糖尿病、高血圧、肥満、精神疾患といった非感染性疾患の急増に直面しており、脆弱なプライマリヘルスケアの影響はさらに深刻化しています。これらの疾患はもはや高齢者層に限られたものではなく、労働年齢層にも影響を与え、国の生産性を脅かしています。バングラデシュは若年人口が多く、人口ボーナスの恩恵を大きく受ける可能性を秘めていますが、慢性疾患が早期発見と予防的介入なしに蔓延し続ければ、その機会は危うくなります。
都市化は状況をさらに複雑化させています。都市部では、プライマリ・ヘルスケア・サービスが依然として断片化され、連携が取れておらず、不十分です。その結果、人々は基本的な医療ニーズを満たすためにも、大規模病院に大きく依存しています。一方、農村地域では、統合的で質の高い予防医療とプライマリ・ヘルスケアへのアクセスが依然として限られています。したがって、農村部と都市部の両方におけるプライマリ・ヘルスケアの強化はもはや選択肢ではなく、国家の健康安全保障にとって不可欠です。
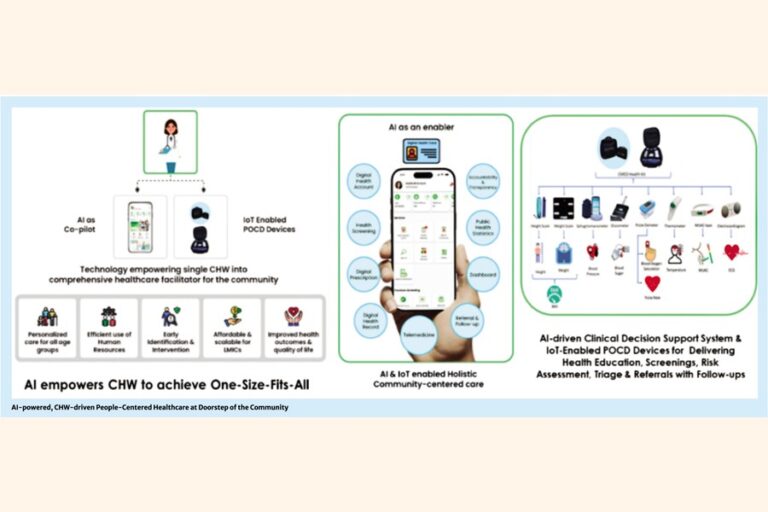
これらの差し迫った課題に対応するため、ユナイテッド国際大学(UIU)とCMEDヘルスは共同で、予防医療とプライマリヘルスケアを人々の玄関先に直接届けるための革新的なアプローチであるインテリジェント一般開業医(iGP)モデルを開発しました。iGPモデルは、人工知能(AI)を搭載し、コミュニティヘルスワーカー(CHW)を基盤とした人間中心のモデルで、コミュニティ内に統合されたGPセンターを備え、人々の玄関先での紹介やフォローアップを含む包括的な予防医療とプライマリヘルスケアを提供し、健康、生産性、および健康状態の向上を図るように設計されています。 iGPモデルは、すべての国民にデジタル健康アカウントを作成し、定期的な健康教育、早期発見のための健康診断を保証します。 iGPは、家族計画や予防接種といったバングラデシュのコミュニティベースの取り組みの成功例に着想を得て、4IR技術を活用し、医療システムの断片化に対処しています。自閉症、乳がん、認知症などの臨床的に検証されたスクリーニングツールも含まれています。 過去10年間、iGPはデジタルヘルスアカウントの作成と、地域医療従事者と直接連携して、農村部と高齢者の両方にサービスを提供する、人を中心とした包括的な予防およびプライマリヘルスケアソリューションの提供を通じて、300万人の生活に影響を与えてきました。 バングラデシュの保健改革委員会は、プライマリヘルスケアを憲法上の権利として既に強調し、すべての国民にデジタルヘルスアカウントと併せて無料のアクセスを提供することを推奨しています。iGPモデルはこのビジョンと強く合致し、ユニバーサル・ヘルス・カバレッジ(UHC)への道筋を示しています。AI、コミュニティアウトリーチ、デジタルヘルスインフラを統合することで、バングラデシュは貧困を削減し、生産性を向上させ、すべての人々の健康の安全を確保する、強力で人間中心のヘルスケアシステムを構築する機会を得ています。iGPモデルはまた、ビジョンに基づく「3つのゼロ理論」(貧困ゼロ、失業ゼロ、炭素排出ゼロ)にも合致しています。手頃な価格で質の高いヘルスケアを確保することで、このモデルは健康リスクの特定と疾患の早期発見に役立ち、壊滅的な医療費と貧困を削減します。広く導入されれば、世帯ベースのデータ収集によって各家族構成員を特定し、教育、スキル開発、雇用への的を絞った介入を実施して失業を削減することが可能になります。
将来の政府は、iGPモデルを効果的に活用することで、地域レベルでの予防医療とプライマリヘルスケアへのアクセスを確保し、健康教育、定期的なスクリーニング、NCD管理、デジタルヘルスの統合を通じて、強固で人間中心の保健システムを構築することができます。これにより、健康リスクと医療費が削減され、労働力の健康が維持され、国家の発展が加速します。私たちは、ヘルスケアは病気になってから始めるべきではなく、病気になる前に予防ケアを行うことが最善のアプローチだと考えています。iGPモデルは、2030年までにすべての人がプライマリヘルスケアを受けられるようになり、医療費による貧困に陥る人がいないことを目指しています。統計によると、バングラデシュの人口の約4分の1、約5,000万人が若者です。これらの若者は、将来のイノベーター、リーダー、そして社会変革の推進者となる可能性があります。iGPモデルは、若者の健康意識、リーダーシップ、そして地域社会への奉仕への参加を促進します。私たちは「病気になってから治療する」という考え方から脱却し、予防、早期発見、そして地域社会に根ざしたヘルスケアの提供に投資する必要があります。iGPモデルは、タイムリーで実績のある、持続可能なソリューションを提供します。
コンダカー・A・マムン博士は、ユナイテッド国際大学IRIICの人工知能(AI)ディレクター、教授であり、AIフォーラムバングラデシュの創設者です。
Bangladesh News/Financial Express 20260214
https://today.thefinancialexpress.com.bd/features-analysis/why-bangladesh-needs-an-ai-driven-primary-healthcare-revolution-1771000381/?date=14-02-2026
関連